糖尿病網膜症
糖尿病網膜症は、失明原因の上位を占める目の病気です。
糖尿病網膜症は、糖尿病が原因で目の網膜(もうまく)という部分に障害が起こる病気です。網膜は眼球の奥にある薄い神経の膜で、カメラのフィルムのように光を感じ取り、脳にその情報を送ることで「物を見る」ことができます。
糖尿病によって血糖値が高い状態が長く続くと、全身の細い血管に悪影響が出ます。目の網膜にある非常に細い血管も例外ではなく、次第に傷つき、詰まったり、出血しやすくなったりすることで、網膜の機能が損なわれ、視力低下や最終的には失明に至る恐れがあります。
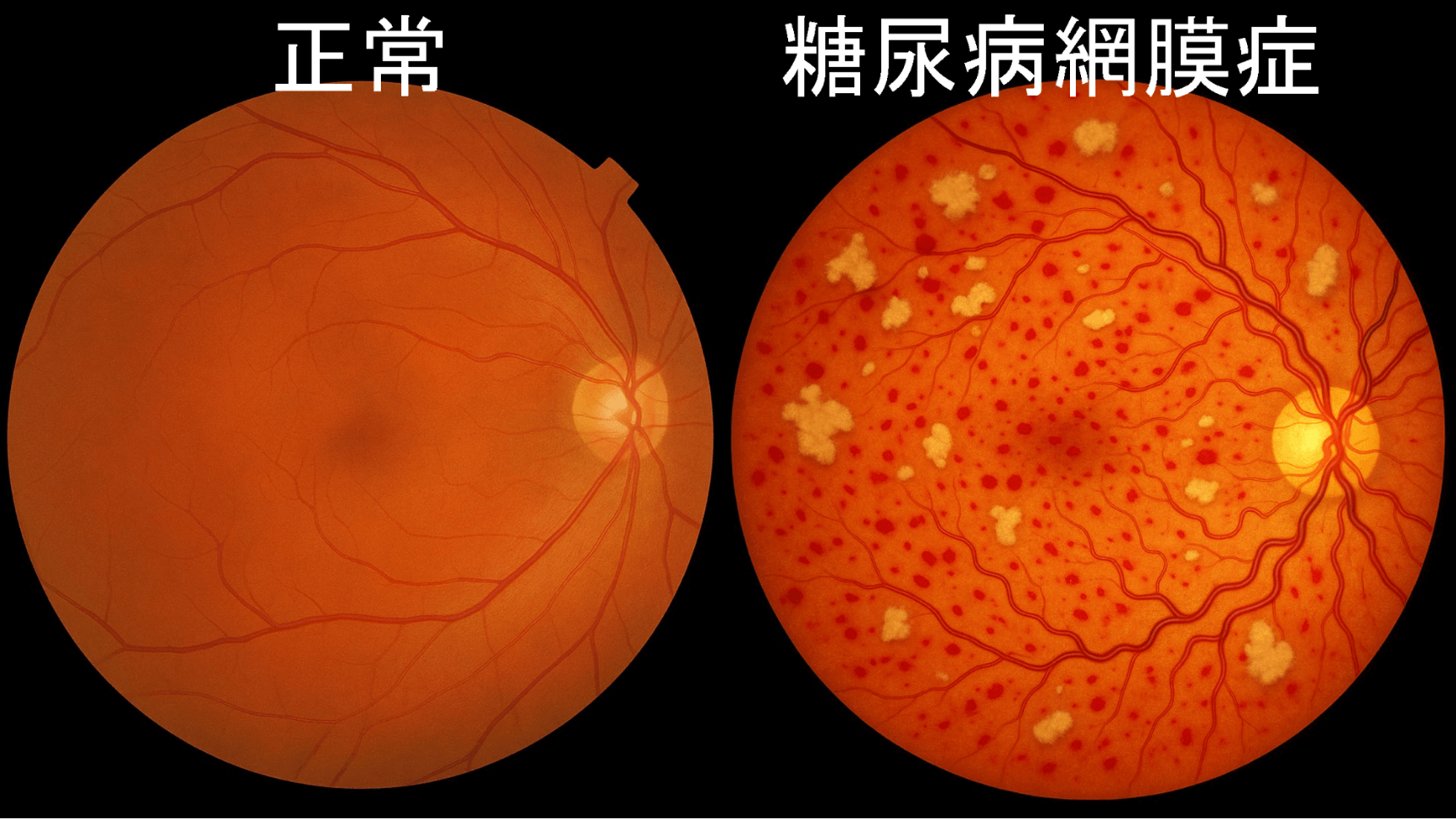
糖尿病網膜症は、糖尿病の三大合併症(神経障害、腎症、網膜症)の一つであり、日本においては成人の中途失明原因の上位を占めています。
なぜ糖尿病網膜症が起こるの?
糖尿病網膜症の主な原因は、高血糖による網膜の血管へのダメージです。
血管の損傷
高血糖が続くと、網膜の細い血管の壁が傷つき、血管がもろくなります。
血液成分の漏出
傷ついた血管から、血液中の水分やタンパク質、脂質などが漏れ出し、網膜にむくみ(浮腫)が生じたり、出血したりします。
血管の閉塞と酸素不足
血管が詰まると、網膜に十分な酸素や栄養が届かなくなり、酸素不足(虚血)の状態になります。
新生血管の発生
酸素不足を補おうとして、体は新しい血管(新生血管)を作ろうとします。しかし、この新生血管は非常に脆く、破れやすく、出血(硝子体出血)や増殖膜(はんこん組織)の形成を引き起こします。
網膜剥離や緑内障
増殖膜が収縮することで網膜を引っ張り、網膜剥離(牽引性網膜剥離)を引き起こすことがあります。また、新生血管が原因で眼圧が上昇し、新生血管緑内障という難治性の緑内障を発症することもあります。
糖尿病網膜症の進行段階と症状
糖尿病網膜症は、自覚症状がないまま進行することが多いため、「サイレントキラー」とも呼ばれます。症状が出た時には病気がかなり進行していることが少なくありません。
1.単純糖尿病網膜症 (初期)
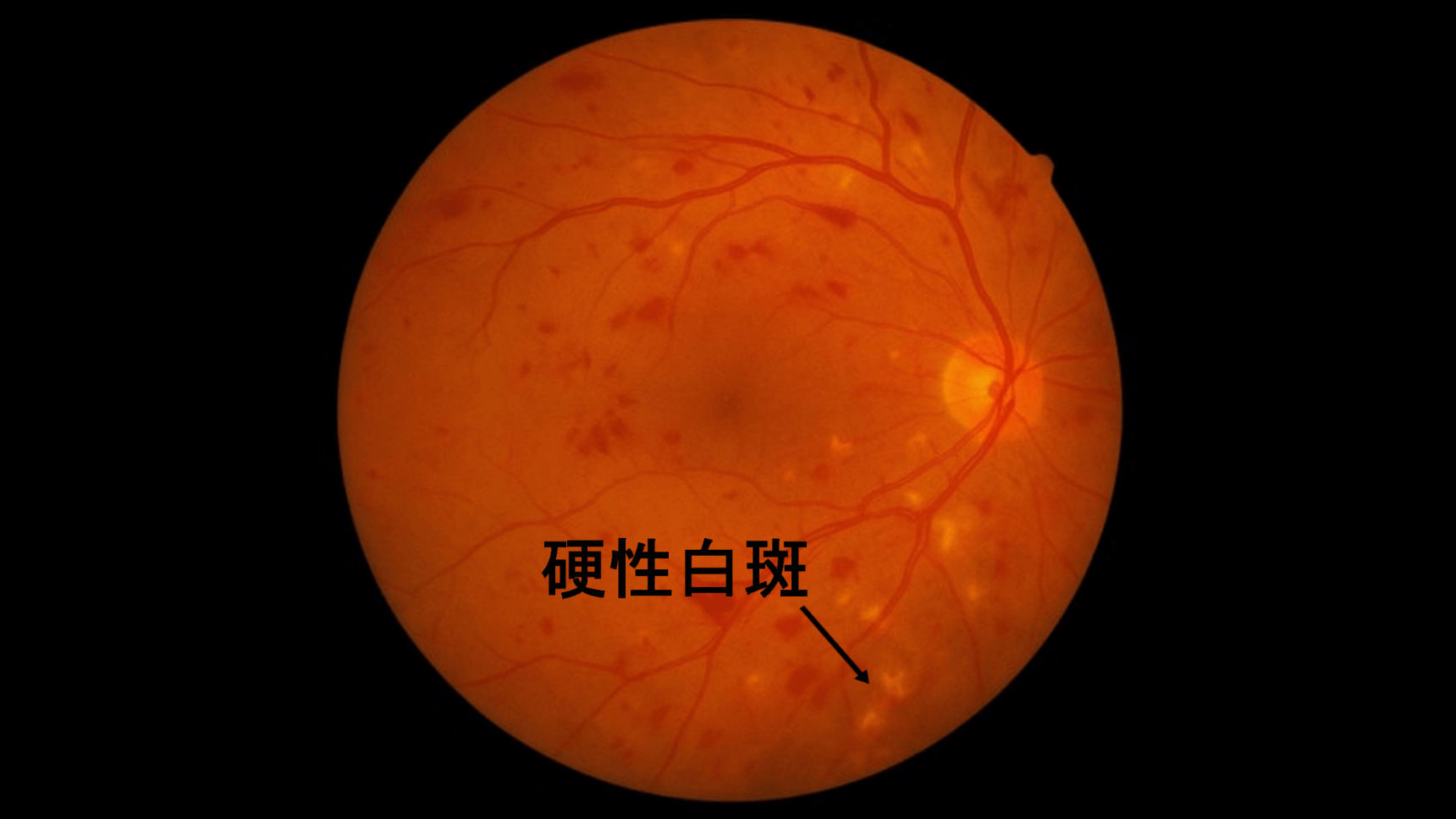
状態
網膜の細い血管に小さな瘤(こぶ)ができたり(毛細血管瘤)、小さな点状の出血(点状出血)や、血管から漏れ出した脂質などがたまる(硬性白斑)が見られます。
症状
ほとんどの場合、自覚症状はありません。視力も良好なことが多いです。
2.増殖前糖尿病網膜症 (中期)

状態
血管が詰まり始め、網膜の酸素不足が進みます。これにより、軟性白斑(虚血によって神経線維が障害された部分)や、網膜の血管が異常に拡張・蛇行する(網膜内細小血管異常:IRMA)が見られます。
症状
視力低下や視野の異常を感じる方もいますが、やはり自覚症状がないことも多いです。
3.増殖糖尿病網膜症 (後期)
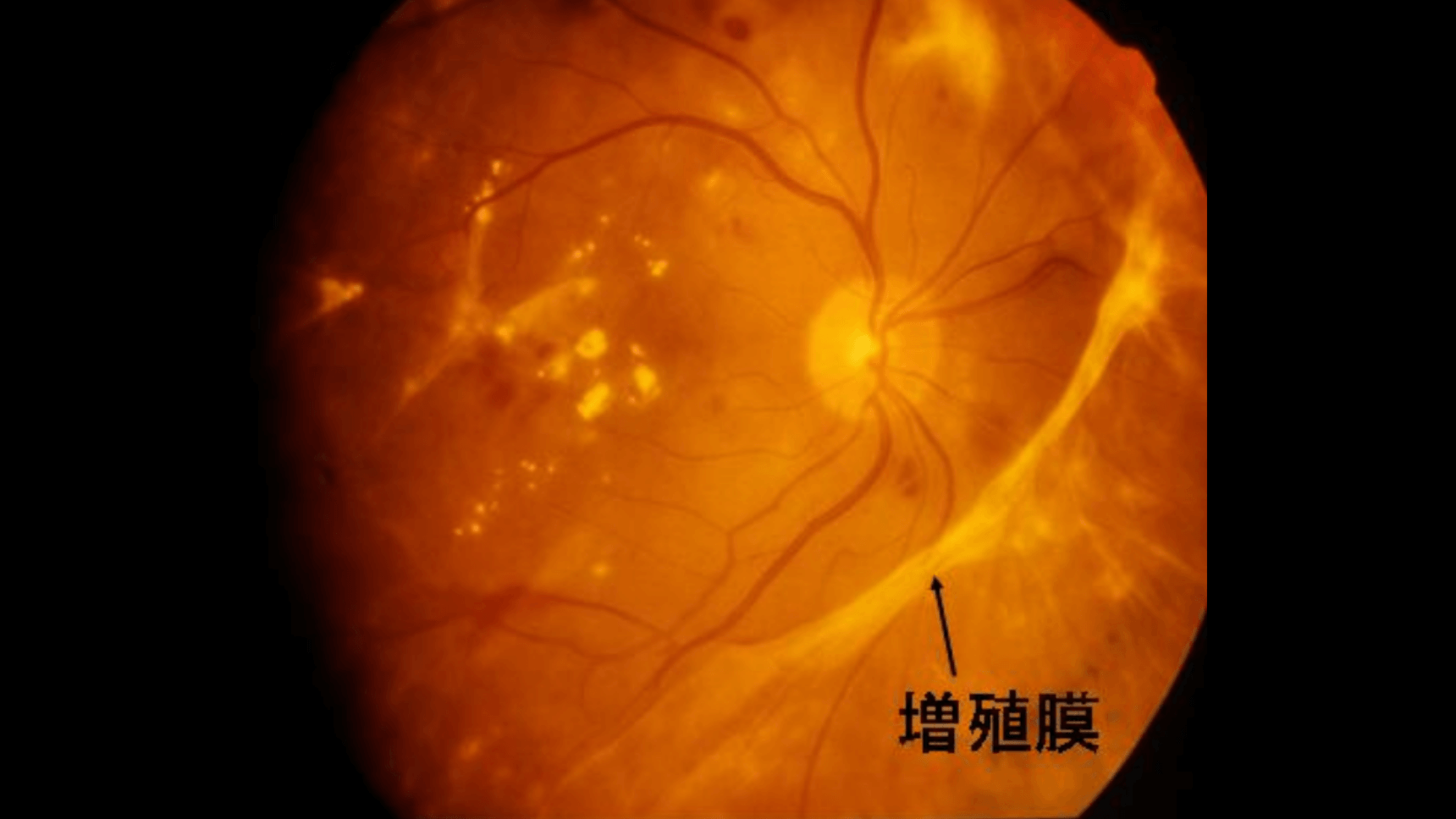
状態
網膜の酸素不足が深刻になり、それを補おうと「新生血管」というもろい血管が異常に増えてきます。この新生血管は破れやすく、眼球の中に大きな出血(硝子体出血)を起こしたり、増殖膜(はんこん組織)を形成して網膜を引っ張ったりします。
症状
飛蚊症(ひぶんしょう)の急な増加
目の前に墨や煙、虫のようなものが多数見える。
霧視(むし)
目がかすんで霧がかかったように見える。
視力低下
急激な視力低下や、ほとんど見えなくなることもあります。
視野欠損
見える範囲の一部が欠ける。
変視症(へんししょう)
物が歪んで見える。(黄斑浮腫がある場合)
痛み
新生血管緑内障を併発すると、目の痛みが生じることがあります。
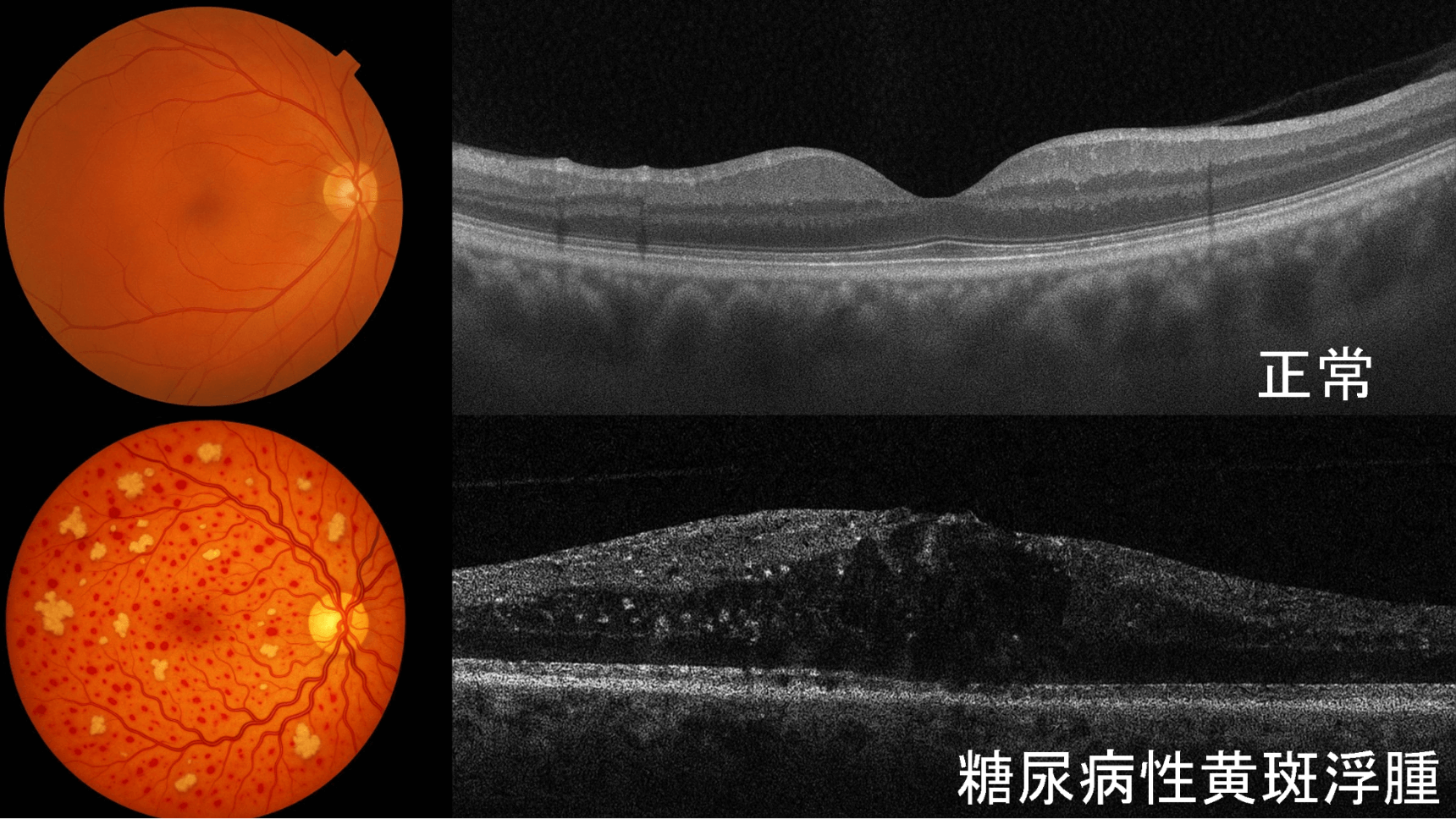
黄斑浮腫(おうはんふしゅ)について
網膜の中心部には「黄斑(おうはん)」と呼ばれる、物を見る上で最も重要な部分があります。糖尿病網膜症では、どの段階でも血管から漏れた水分によって黄斑にむくみが生じることがあり、これを黄斑浮腫と呼びます。黄斑浮腫が生じると、視力低下や物が歪んで見える(変視症)などの症状が強く現れ、重度な視力障害の原因となります。
糖尿病網膜症の検査と診断
糖尿病網膜症は、早期発見・早期治療が非常に重要です。糖尿病と診断された方は、自覚症状がなくても定期的に眼科を受診することが必須です。
視力検査、眼圧検査
目の基本的な機能を測定します。
眼底検査
瞳孔を開く目薬を点眼し、目の奥にある網膜の状態を直接観察します。糖尿病網膜症特有の出血、血管の異常、新生血管の有無などを確認します。
光干渉断層計 (OCT: Optical Coherence Tomography)
網膜の断面を詳細に画像化し、黄斑浮腫の有無や網膜の厚さ、微細な構造の変化を精密に確認します。
蛍光眼底造影検査
腕の血管から特殊な造影剤を注入し、時間経過とともに網膜の血管に造影剤が流れる様子を撮影します。血管が詰まっている場所や、血管から漏れがある場所を詳細に把握できます。新生血管の有無や活動性を評価するのに非常に有効です。
糖尿病網膜症の治療法
糖尿病網膜症の治療は、病気の進行段階と症状、黄斑浮腫の有無によって異なります。
1.内科的治療 (血糖コントロール)
最も重要
糖尿病網膜症の進行を抑えるためには、根本原因である高血糖を改善することが最も重要です。内科医と連携し、血糖値、血圧、脂質を良好にコントロールすることが基本中の基本となります。
2.眼科的治療
レーザー光凝固術 (光凝固術)
糖尿病網膜症の進行を抑えるためには、根本原因である高血糖を改善することが最も重要です。内科医と連携し、血糖値、血圧、脂質を良好にコントロールすることが基本中の基本となります。
対象
増殖前糖尿病網膜症や、増殖糖尿病網膜症の初期段階。特に網膜の酸素不足が進行している部位や、新生血管が発生する危険性のある部位に施行されます。
方法
レーザー光線を用いて、酸素不足に陥った網膜や新生血管が発生しやすい網膜周辺部を意図的に焼き固めることで、新生血管の発生を抑えたり、既にある新生血管を退縮させたりします。これにより、硝子体出血や網膜剥離などの重篤な合併症の発生を防ぎます。
抗VEGF薬硝子体注射
対象
糖尿病黄斑浮腫の治療に最も有効です。新生血管が原因で黄斑浮腫が生じている場合にも用いられます。
方法
血管から水分が漏れ出す原因となる物質(VEGF:血管内皮増殖因子)の働きを抑える薬を眼球内に直接注射します。これにより、黄斑のむくみを改善し、視力回復を目指します。複数回の注射が必要となることが多いです。
ステロイド薬硝子体注射
対象
抗VEGF薬で効果が不十分な黄斑浮腫や、炎症が関与している場合。
方法
炎症を抑えるステロイド薬を眼球内に直接注射します。
硝子体手術
対象
硝子体出血がなかなか吸収されない場合。
増殖膜が網膜を引っ張って網膜剥離(牽引性網膜剥離)を起こしている場合。
黄斑に増殖膜が張って視力低下が著しい場合。
方法
目の小さな穴から細い器具を挿入し、出血している硝子体や、網膜を引っ張っている増殖膜を取り除きます。必要に応じて、レーザー治療を追加したり、ガスやシリコンオイルを注入して網膜を元の位置に戻したりします。
治療後の注意点と予後
血糖コントロールの継続
どんな治療を行っても、血糖コントロールが不良なままだと病状が再燃・悪化する可能性があります。内科医との連携を密にし、日常生活における血糖管理を徹底することが重要です。
定期的な通院
治療後も、目の状態や視力の変化を確認するため、定期的な眼科受診が必要です。
合併症のリスク
治療によって視力が改善することも多いですが、病状が進行している場合は完全に元の視力に戻らないこともあります。また、網膜剥離や緑内障などの合併症が起こるリスクも考慮する必要があります。
糖尿病網膜症の予防と早期発見の重要性
糖尿病網膜症は、進行するまで自覚症状がないことが最大の特徴です。そのため、糖尿病と診断されたら、たとえ自覚症状がなくても、以下の点を守り、目の健康を守ることが極めて重要です。
定期的な眼科検診
糖尿病の診断を受けたら、症状がなくても必ず定期的に眼科を受診し、眼底検査を受けましょう。医師の指示に従い、年1回~数回は検査を受けるようにしてください。
良好な血糖コントロール
糖尿病網膜症を予防・進行を遅らせるためには、食事療法、運動療法、薬物療法などによって血糖値を良好に保つことが最も重要です。
目の異常に注意
飛蚊症の急な増加、目のかすみ、視力低下など、少しでも目の異変を感じたら、すぐに眼科を受診してください。
まとめ
糖尿病網膜症は、早期に発見し、適切な治療と血糖コントロールを継続することで、多くの場合、失明を防ぐことができます。糖尿病と診断された方はもちろん、ご家族に糖尿病の方がいる場合も、目の健康に意識を向けていただくことが大切です。
当院では、患者様一人ひとりの目の状態を丁寧に診察し、内科の主治医とも連携を取りながら、最善の治療方針をご提案いたします。大切な目のために、どうぞお気軽にご相談ください。
 058-264-4955
058-264-4955 LINEで予約
LINEで予約